Le condizioni oculari che colpiscono la retina possono compromettere seriamente la vista se non vengono individuate e trattate in tempo.
Tra queste, la retinopatia diabetica rappresenta una delle principali complicanze del diabete, mentre l’aura visiva, pur essendo un sintomo transitorio e di origine neurologica, può rappresentare un segnale importante da non sottovalutare.
Poiché condividono parte della loro sintomatologia, capire le differenze tra questi fenomeni e riconoscerne i segnali precoci è fondamentale per proteggere la salute visiva. Presso i centri Blue Eye a Milano e Vimercate, diagnosi tempestive e tecnologie all’avanguardia permettono di intervenire con efficacia per preservare la funzionalità retinica.
Che cos’è l’aura visiva?
L’aura visiva è un disturbo temporaneo della vista che si manifesta solitamente prima di un attacco di emicrania, ma può comparire anche da sola. Si tratta di un fenomeno neurologico che colpisce la corteccia visiva del cervello e non è quindi una patologia dell’occhio in senso stretto. Tuttavia, la sua presentazione può mimare sintomi visivi associati a malattie oculari più gravi, rendendo fondamentale distinguere con precisione le diverse origini del disturbo.
Sintomi tipici dell’aura visiva:
- comparsa di scintillii, bagliori o linee a zig-zag nel campo visivo;
- comparsa di aree cieche temporanee (scotomi), spesso centrali o periferiche;
- percezione di luci lampeggianti, forme geometriche o aloni luminosi;
- visione distorta, offuscata o frammentata;
- possibile comparsa di disturbi del linguaggio o sensazioni tattili alterate, se l’aura è accompagnata da altri sintomi neurologici;
- durata variabile tra i 10 e i 60 minuti, con successiva risoluzione completa o transizione verso l’emicrania.
Le auras visive sono spesso innocue, ma devono essere monitorate attentamente, soprattutto se insorgono improvvisamente in età avanzata o in soggetti non emicranici, per escludere patologie come TIA (attacco ischemico transitorio), distacco retinico o ischemie oculari.
L’aura visiva può anche essere sintomo di retinopatia diabetica, se compare in età avanzata.
Che cos’è la retinopatia diabetica
La retinopatia diabetica è una delle principali complicanze oculari nei pazienti affetti da diabete mellito, sia di tipo 1 che di tipo 2.
È una malattia progressiva dei vasi sanguigni della retina, causata da un controllo glicemico inadeguato che porta a danni vascolari, perdita di funzione visiva e, nei casi più gravi, alla cecità.
L’insorgenza può essere silenziosa per anni, rendendo essenziali controlli periodici anche in assenza di sintomi.

Stadi della retinopatia diabetica:
- Retinopatia diabetica non proliferante (NPDR): è la fase iniziale, caratterizzata dalla presenza di microaneurismi, emorragie puntiformi, edema maculare e alterazioni dei capillari retinici. In questa fase non vi è ancora formazione di nuovi vasi sanguigni, ma può già comparire un calo visivo.
- Retinopatia diabetica proliferante (PDR): è la fase più avanzata, in cui si sviluppano nuovi vasi anomali e fragili (neovascolarizzazione) che possono sanguinare, causando emorragie vitreali, distacco di retina e glaucoma secondario. Questa forma rappresenta una minaccia concreta per la vista se non trattata tempestivamente.
Aura visiva e retinopatia: diagnosi differenziale
Benché aura visiva e retinopatia diabetica siano due condizioni distinte per origine e meccanismo patologico, condividono la possibilità di produrre sintomi visivi come scotomi, offuscamenti e visione alterata. Questo può rendere difficile, specie per il paziente, identificare l’origine del disturbo.
L’aura visiva ha una base neurologica e temporanea, mentre la retinopatia ha una base vascolare e può progredire nel tempo se non trattata. È quindi essenziale che, in presenza di disturbi visivi, soprattutto in soggetti diabetici, si eseguano approfondimenti oculistici e neurologici per determinare la causa esatta del sintomo. Anche perché, come anticipato, nei pazienti diabetici in età avanzata proprio l’aura visiva può essere un sintomo di retinopatia diabetica.
Presso Blue Eye, le tecnologie avanzate permettono di distinguere con chiarezza tra fenomeni corticali e patologie retiniche.
Sintomi della retinopatia diabetica
La maggior parte dei pazienti non nota alcun sintomo nelle fasi iniziali. Quando la patologia progredisce, possono manifestarsi:
- visione offuscata, soprattutto centrale, dovuta a edema maculare;
- comparsa di “mosche volanti” o filamenti mobili (miodesopsie);
- zone cieche nel campo visivo;
- alterazioni nella percezione dei colori;
- improvviso calo della vista in caso di emorragia o distacco retinico;
- difficoltà nella visione notturna o in condizioni di scarsa luminosità.
Una volta comparsi i sintomi, il danno retinico può già essere significativo, motivo per cui è essenziale eseguire controlli oculistici regolari.
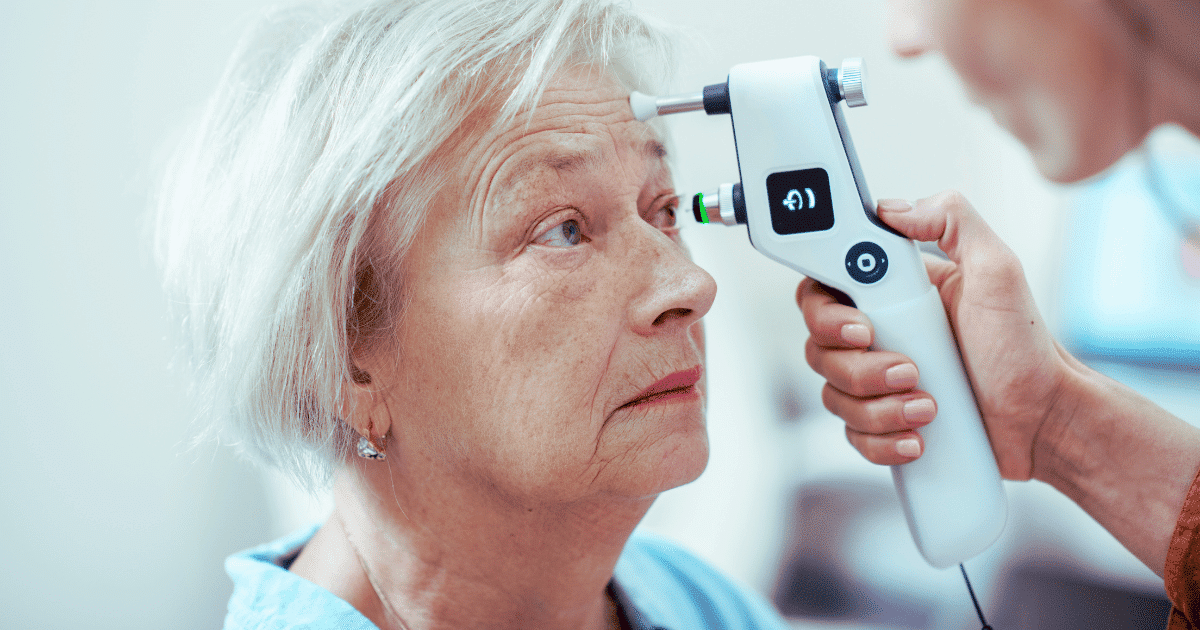
Diagnosi precoce e controlli periodici
La diagnosi precoce della retinopatia diabetica è fondamentale per prevenire complicanze gravi. Ecco gli esami utilizzati:
- Esame del fondo oculare con pupilla dilatata;
- Tomografia a coerenza ottica (OCT);
- Fluorangiografia retinica;
- Retinografia.
Presso i centri Blue Eye, queste tecnologie avanzate sono parte integrante del protocollo di screening per i pazienti diabetici, permettendo diagnosi precoci e pianificazione terapeutica personalizzata.
Strategie di prevenzione
La prevenzione della retinopatia diabetica e la gestione dell’aura visiva si basano su uno stile di vita sano e su controlli regolari. È fondamentale:
- mantenere la glicemia sotto controllo;
- controllare la pressione arteriosa e i lipidi;
- eseguire visite oculistiche regolari;
- evitare fumo e alcol;
- riferire tempestivamente disturbi visivi.
Nel caso dell’aura visiva, la prevenzione si basa sulla gestione dell’emicrania tramite farmacoterapia, regolarità del sonno e controllo dei fattori scatenanti.
L’aura visiva e la retinopatia diabetica rappresentano due condizioni diverse, ma che possono condividere sintomi simili.
È quindi fondamentale non sottovalutare alcun disturbo visivo, soprattutto in soggetti con diabete, per eseguire una corretta diagnosi differenziale.
Grazie all’impegno dei centri Blue Eye e alle tecnologie diagnostiche avanzate, è possibile garantire percorsi terapeutici personalizzati e prevenire danni permanenti alla vista.